
Sidney H. Kennedy, M.D., FRCPC, FCAHS
Département de psychiatrie, Centre de recherche Krembil,
Réseau universitaire de santé, Université de Toronto
Centre d'études sur la dépression et le suicide, Hôpital St. Michael’s,
Université de Toronto
Centre de recherche Keenan en sciences biomédicales,
Institut du savoir Li Ka Shing, Hôpital St. Michael’s
Département de psychiatrie,
Université de Toronto
Trehani M. Fonseka, M.Sc.
Département de psychiatrie, Centre de recherche Krembil,
Réseau universitaire de santé, Université de Toronto
Département de psychiatrie, Hôpital St. Michael’s,
Université de Toronto
Contexte
En 2013, on a déterminé que le trouble dépressif majeur (TDM) était le deuxième facteur contributif le plus important dans le fardeau mondial des maladies, selon les années de vie ajustées en fonction des invalidités, dans les pays développés et en développement1. À ce moment-là, l’optimisme quant à l’efficacité des antidépresseurs avait été remis en question par les résultats de l’essai STAR*D (Sequenced Treatment Alternatives to Relieve Depression), démontrant que moins de 30 % des patients obtiennent une rémission après le premier traitement antidépresseur essayé sous surveillance2. Bien que les lignes directrices sur le traitement de la dépression soient utiles pour transposer les données probantes en recommandations cliniques aux fins d’utilisation optimale des traitements existants, elles nécessitent d’être mises à jour, en particulier lorsqu’un essai déterminant est publié.
Un tel article historique a été publié en février dernier (2018) par Andrea Cipriani et ses collaborateurs, de l’Université d’Oxford, au sujet d’une méta-analyse (en réseau) de plusieurs traitements comparant l’efficacité et l’acceptabilité de 21 antidépresseurs dans le traitement aigu du TDM (unipolaire) chez les adultes3. Cette publication faisait suite à une méta-analyse précédente de plusieurs traitements réalisée par les mêmes auteurs et comparant 12 antidépresseurs4.
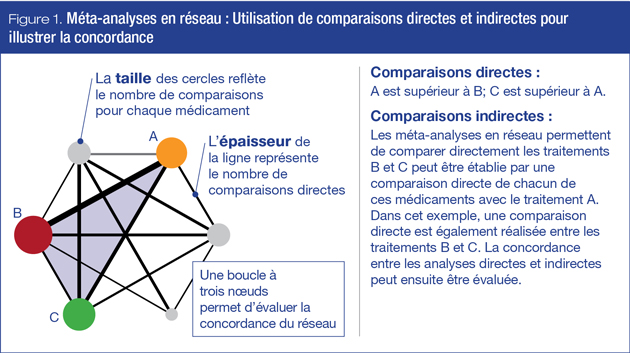
Les méta-analyses en réseau permettent de faire des comparaisons directes et indirectes d’un large éventail de traitements. La figure 1 illustre les analyses directes et indirectes et fournit également une mesure de la concordance avec cette boucle à trois nœuds. Cette technique a été largement utilisée dans divers domaines de la médecine, notamment pour comparer différentes statines dans la prévention de la mortalité cardiovasculaire (CV)5 ou pour évaluer les répercussions des traitements antitabagiques sur la maladie pulmonaire obstructive chronique (MPOC)6.
Méthodologie :
Le but de cet examen est de présenter les faits saillants de la nouvelle méta-analyse en réseau et de fournir une interprétation selon une perspective canadienne afin de simplifier le processus de prise de décision thérapeutique pour les médecins.
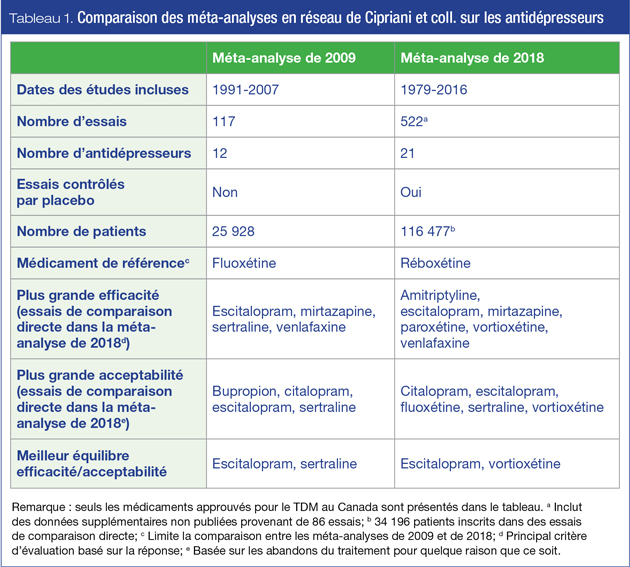
Cette méta-analyse en réseau exhaustive est de loin la plus grande compilation d’essais cliniques publiés et non publiés sur des antidépresseurs recourant à des comparaisons directes et contrôlées par placebo. Les données ont été extraites de 522 essais à double insu (58 % contrôlés par placebo) publiés entre 1979 et 2016, y compris 86 essais provenant de dossiers non publiés. Le nombre d’essais sur chaque antidépresseur variait considérablement : la fluoxétine et la paroxétine ont chacune contribué pour plus de 100 essais, tandis que le milnacipran, la desvenlafaxine, la vilazodone et le lévomilnacipran en comportaient chacun 10 ou moins. Du point de vue canadien, il faut noter que plusieurs antidépresseurs inclus dans l’analyse ne sont pas approuvés pour la prise en charge du TDM au Canada; l’agomélatine, le milnacipran et la réboxétine ne sont pas approuvés, tandis que la vente de la néfazodone a été interrompue au Canada en 2003.
Il y avait presque 117 000 patients au total, dont plus de 34 000 dans le sous-ensemble des comparaisons directes. Tous les antidépresseurs de deuxième génération approuvés par au moins un des trois organismes de réglementation majeurs (américain, européen ou japonais), ainsi que deux médicaments considérés comme essentiels par l’Organisation mondiale de la Santé (OMS) (amitriptyline et clomipramine), ont été inclus. Seuls les essais évaluant des doses situées dans l’intervalle thérapeutique approuvé (n = 474) ont été inclus dans les analyses finales, et seuls les résultats à court terme (8 semaines) ont été évalués. En plus d’être beaucoup plus importante que la méta-analyse précédente sur les antidépresseurs de nouvelle génération4, portant sur près de 26 000 participants participant à 117 essais à répartition aléatoire contrôlés (ECRA), la présente méta-analyse inclut des ECRA contrôlés par placebo, lesquels permettent également une analyse définitive de l’efficacité des antidépresseurs4.
Les deux principaux critères d’évaluation de cette méta-analyse en réseau particulière étaient l’efficacité et l’acceptabilité. L’efficacité était définie comme le « taux de réponse », mesuré par le nombre total de patients présentant une réduction de ≥ 50 % de leur score à l’échelle HAM-D (Hamilton Rating Scale for Depression) ou MADRS (Montgomery-Åsberg Depression Rating Scale) par rapport au départ. L’acceptabilité reflète les abandons du traitement et est mesurée par la proportion de patients cessant leur traitement pour une raison quelconque. Les critères d’évaluation secondaires étaient le score de dépression à la fin de l’étude, le taux de rémission et la proportion de patients ayant abandonné prématurément leur traitement en raison d’effets indésirables (EI).
Résultats : Efficacité et acceptabilité
L’efficacité et l’acceptabilité sont démontrées aux figures 2A et 2B, respectivement. Les voies illustrées dans les deux graphiques en réseau sont presque identiques, ce qui renforce la confiance que ce sont les mêmes sujets et les mêmes essais qui sont représentés dans les analyses.
Il faut noter que même si tous les médicaments étudiés figurent dans ces diagrammes de voies, le résumé et l’interprétation des données présentés dans les sections ci-dessous ne portent que sur les médicaments approuvés au Canada pour le traitement du TDM.
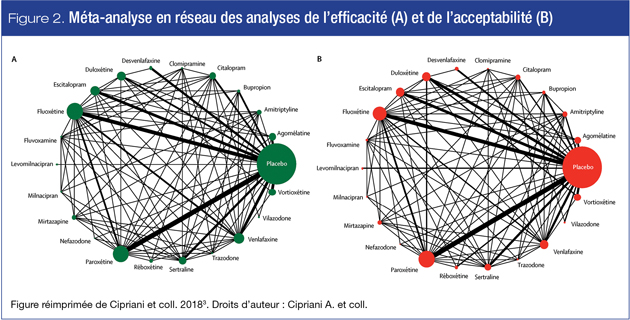
Analyses p/r au placebo. La principale observation concernant l’efficacité était que l’ensemble des 21 antidépresseurs sont supérieurs au placebo (432 essais), l’amitriptyline figurant en tête et la réboxétine, au dernier rang; les différences entre les antidépresseurs calculées au moyen des rapports de cotes sont par ailleurs modestes. Face à ces résultats, les journaux ont réagi en titrant à la une : « Les médicaments fonctionnent bel et bien : les antidépresseurs sont efficaces7! ».
Sur le plan de l’acceptabilité, la fluoxétine s’est avérée supérieure au placebo, tandis que la clomipramine était inférieure au placebo.
Analyses des essais parallèles. Comparativement aux analyses contrôlées par placebo, les différences entre les médicaments se sont avérées amplifiées lorsque seules les études parallèles ont été examinées. Parmi les 194 études portant sur au moins deux groupes actifs recevant une dose autorisée (N = 34 196), l’amitriptyline, l’escitalopram, la mirtazapine, la paroxétine, la venlafaxine et la vortioxétine se sont avérés plus efficaces que les autres antidépresseurs, tandis que la fluoxétine, la fluvoxamine, la réboxétine et la trazodone étaient les agents les moins efficaces.
La figure 3 illustre l’équilibre relatif entre l’efficacité et l’acceptabilité par comparaison avec la réboxétine parmi les agents disponibles au Canada.
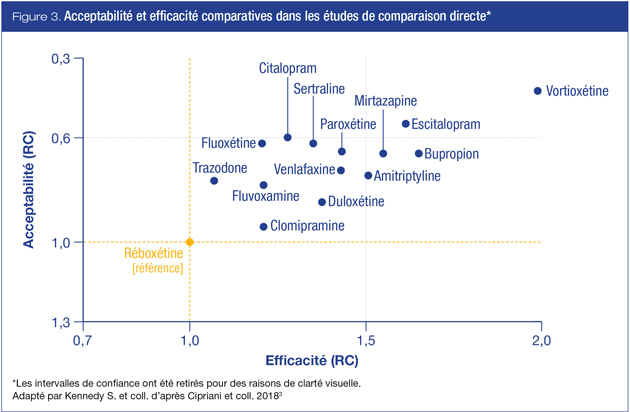
Dans l’analyse de l’acceptabilité d’après les essais parallèles, parmi les agents disponibles au Canada, le citalopram, l’escitalopram, la fluoxétine, la sertraline et la vortioxétine se sont avérés plus acceptables que les autres antidépresseurs, tandis que l’amitriptyline, la clomipramine, la duloxétine, la fluvoxamine, la réboxétine, la trazodone et la venlafaxine ont été associées aux taux d’abandon les plus élevés.
Comme les cliniciens choisissent généralement les antidépresseurs qu’ils utilisent en fonction de leur efficacité et de leur tolérabilité, il est particulièrement utile d’intégrer les données sur l’efficacité et l’acceptabilité. Dans le cas présent, il semble que la vortioxétine et l’escitalopram présentent les profils les plus favorables parmi les agents à la disposition des cliniciens canadiens et de leurs patients (tableau 1).
Incidence sur la pratique clinique
Bien que de nombreuses mises en garde aient été soulevées au sujet du contrôle de la qualité et de l’interprétation des examens systématiques et des méta-analyses8, l’auteur même de l’article a également proposé un certain nombre de normes pour atténuer les biais liés au signalement9.Cipriani et ses collaborateurs ont mis six ans pour mener à bien ce projet et ont traité des questions de crédibilité, de validité et d’applicabilité de leurs résultats. Néanmoins, les limites suivantes ont tout de même été reconnues : 1) les données étaient moins complètes pour les antidépresseurs plus anciens (p. ex. amitriptyline et clomipramine) que ceux plus récents (p. ex. agomélatine et vortioxétine); 2) le nombre d’essais inclus pour chaque médicament a varié considérablement (p. ex. 117 portant sur la fluoxétine comparativement à six portant sur le lévomilnacipran et le lévomilnacipran chacun); 3) la majorité des essais portaient exclusivement sur des patients traités ambulatoirement (77 %), les autres comprenant tant des patients hospitalisés que des patients ambulatoires; 4) seuls les résultats à court terme (8 semaines) ont été évalués; 5) les mesures des résultats fonctionnels n’ont pas été incluses; et 6) bien que les auteurs aient fait des efforts considérables pour trouver des essais non publiés, ils ne peuvent garantir qu’aucun ne leur ait échappé. Plus important encore, il y a le compromis de manque de résultats sur les réponses individuelles à faire lorsqu’on travaille avec un vaste ensemble de données. Compte tenu de la nature hétérogène du TDM, il est important de considérer les sous-groupes potentiels au sein de l’ensemble de données plus large dans lesquels des réponses excellentes coexistent avec des échecs thérapeutiques. La combinaison de données regroupées dans les méta-analyses en réseau exclut l’évaluation des patients au niveau individuel, notamment l’examen des trajectoires traitement-réponse individuelles et les mesures de la variabilité des effets secondaires10.
Néanmoins, les résultats de cette méta-analyse ont tout de même une portée translationnelle significative pour la pratique clinique, c’est-à-dire que les antidépresseurs présentant les meilleurs résultats quant à l’efficacité et à l’acceptabilité devraient être envisagés comme options de première intention dans le traitement du TDM. En outre, la supériorité de tous les antidépresseurs par rapport au placebo devrait faire disparaître les doutes précédents sur leur efficacité, malgré des taux de réponse élevés associés au placebo et une grande variation inter-patient.
Références :
1. Global Burden of Disease Study 2013 Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990- 2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet 2015; 386(9995): 743-800.
2. Gaynes BN, Warden D, Trivedi MH et coll. What did STAR*D teach us? Results from a large-scale, practical, clinical trial for patients with depression. Psychiatr Serv 2009; 60(11): 1439-45.
3. Cipriani A, Furukawa TA, Salanti G et coll. Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis. Lancet 2018; 391(10128): 1357-66.
4. Cipriani A, Furukawa TA, Salanti G et coll. Comparative efficacy and acceptability of 12 new-generation antidepressants: a multiple-treatments meta-analysis. Lancet 2009; 373(9665): 746-58.
5. Zhong P, Wu D, Ye X et coll. Secondary prevention of major cerebrovascular events with seven different statins: a multi-treatment meta-analysis. Drug Des Devel Ther 2017; 11: 2517-26.
6. Strassmann R, Bausch B, Spaar A et coll. Smoking cessation interventions in COPD: a network meta-analysis of randomised trials. Eur Respir J 2009; 34(3): 634-40.
7. Boseley S. The drugs do work: antidepressants are effective, study shows. The Guardian 21 février 2018.
8. Ioannidis, JP. The mass production of redundant, misleading, and conflicted systematic reviews and meta-analyses. Milbank Q 2016; 94(3): 485-514.
9. Ioannidis, JP. Meta-analyses can be credible and useful: a new standard. JAMA Psychiatry 2017; 74(4): 311-12.
10. Parikh SV, Kennedy SH. More data, more answers: picking the optimal antidepressant. Lancet 2018; 391(10128): 1333-4.
La rédaction de cet article a été rendue possible grâce au soutien financier de Lundbeck Canada Inc. Les opinions exprimées sont celles des auteurs et ne reflètent pas nécessairement les points de vue et opinions de Lundbeck Canada Inc. Les auteurs ont bénéficié d’une complète indépendance éditoriale et sont responsables de l’exactitude du contenu de l’article. Le commanditaire n’a exercé aucune influence quant au choix du contenu ou du matériel publié.